Najčastejšie hľadané otázky
WHO: 7 dôvodov, prečo musí očkovanie ostať prioritou
Zásluhou dramatického poklesu počtu chorôb, ktorým možno predchádzať očkovaním, sa podarilo mnohé infekčné choroby v Európe poslať do minulosti. Napriek tomu takmer 650 000 detí v európskom regióne Svetovej zdravotníckej organizácie (WHO) nedostáva v rámci naplnenia základných očkovacích požiadaviek svoju prvú vakcínu, napríklad proti osýpkam. Ochorenia, ktorým možno predchádzať očkovaním, tak naďalej zbytočne spôsobujú choroby, postihnutia, aj smrť. Očkovanie preto musí ostať prioritou – a to z týchto siedmich hlavných dôvodov:
1. Očkovanie zachraňuje životy
Očkovanie zachráni vo svete každoročne viac ako 3 milióny životov a zabráni ďalším miliónom prípadov chorôb a celoživotného postihnutia (odhad WHO 2009). Pred zavedením systematického očkovania detí boli detské infekčné choroby hlavnou príčinou úmrtia. Ešte aj v súčasnosti spôsobujú utrpenie a smrť, pričom osýpky, Hemofílna chrípka typu b (Hib), čierny kašeľ a neonatálny tetanus patria medzi hlavných zabijakov spomedzi očkovateľných chorôb (Obrázok 1.). Každoročne zahynie 10,6 milióna detí pred dosiahnutím veku piatich rokov; z toho 1,4 milióna podľahne chorobám, ktorým bolo možné vyhnúť sa očkovaním. Keď zrátame deti spolu s dospelými, očkovateľným chorobám podľahne celosvetovo každoročne 3 milióny ľudí (odhady WHO 2009).
Obrázok 1. Rozdelenie 1,4 milióna každoročných úmrtí vo svete spôsobených očkovateľnými chorobami u detí vo veku do 5 rokov (WHO).
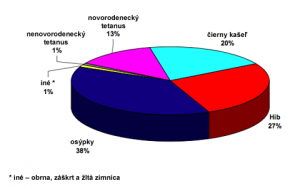
(Zdroj: WHO/Svetová banka, Celosvetové odhady zaťaženia chorobami, 2005)
V prípade, ak sa proti infekčnej chorobe začne očkovať a miera pokrytia očkovaním sa zvyšuje, počet osôb, ktoré danú chorobu dostanú, dramaticky klesá (Obrázok 2. Krajina A). Rovnako, keď rozsah pokrytia očkovaním klesá, výskyt ochorení stúpa (Obrázok 2. Krajina B). Preto nezavedenie očkovania ako priority v rámci Európy môže viesť k obnove výskytu a k šíreniu vysoko nákazlivých chorôb, akými sú obrna, osýpky či záškrt.
Obrázok 2. Hlásené prípady osýpok a pokrytie očkovacou látkou proti osýpkam (MCV1) podľa roku nástupu výskytu v období 2000 – 2009.

(Zdroj: mesačné pozorovanie výskytu osýpok a rubeoly a pokrytie hlásené podľa spoločných hlásení WHO/UNICEF)
Očkovanie dokáže chrániť aj tých, ktorí nie sú zaočkovaní prostredníctvom tzv. kolektívnej imunity. Táto sa prejaví len vtedy, keď je v danej komunite dostatok zaočkovaných osôb. Napríklad v prípade vysokoinfekčných osýpok musí byť zaočkovaných až 95 % obyvateľstva, aby sa táto výhoda prejavila. Čím viac ľudí je zaočkovaných, tým viac životov sa zachráni.
2. Očkovanie je základným ľudským právom a významnou súčasťou programov na znižovanie chudoby
V uplynulých desaťročiach došlo k výraznému zlepšeniu kvality zdravia. Avšak úžitok z tohto vývoja je vo svete aj v rámci európskeho regiónu rozložený nerovnomerne. Napríklad odhadovaná úmrtnosť novorodencov na 1 000 živých pôrodov je 17,68 v krajinách Strednej Ázie v porovnaní s 3,79 v Európskej únii (európska databáza Zdravie pre všetkých, najnovšie dostupné údaje z r. 2010).
Napríklad pokrytie očkovaním proti osýpkam je v európskom regióne 94 % a v prípade 3 dávok vakcíny proti obrne presahuje 90 %. Avšak v týchto údajoch sa skrývajú výrazné rozdiely. Miera pokrytia je veľmi rozdielna medzi krajinami, ako i v rámci krajín. Štúdie ukazujú, že ľudia zo slabších sociálnych vrstiev bývajú vo vzťahu k zdravotníckym službám často znevýhodnení. V 21 rozvojových a transformačných krajinách má najbohatších 20 % obyvateľstva 26 %-ný prínos zo štátnych výdavkov na zdravotníctvo, kým najchudobnejších 20 % má len 16 %-ný prínos. Údaje o jednotlivých krajinách z demografického zdravotníckeho prieskumu (DHS1) ukazujú, že pokrytie očkovaním, ako i rozdiely medzi mestskými a vidieckymi oblasťami, sú rôzne. Napríklad 80 % mestských detí v Turecku v roku 2008 bolo zaočkovaných proti siedmim chorobám (TBC, záškrt, čierny kašeľ, tetanus, detská obrna, hepatitída typu B a osýpky) v porovnaní s len 67 % vidieckych detí. Avšak v Arménsku v roku 2005 len 51 % mestských detí dostalo 5 druhov vakcín v porovnaní so 62 % vidieckych detí.
Očkovanie nie je len účinným zásahom na zníženie chorobnosti a úmrtí; možno ho využiť aj na znižovanie nerovností pri zabezpečovaní základnej zdravotnej starostlivosti. Napríklad snaha o zníženie výskytu osýpok prispieva k Miléniovému rozvojovému cieľu č. 4 na zníženie úmrtnosti detí a podiel jednoročných detí očkovaných proti osýpkam nám ukazuje zníženie (o dve tretiny) rozsahu úmrtnosti medzi deťmi vo veku do piatich rokov.
V súvislosti s pokrytím očkovania proti osýpkam medzi jednoročnými deťmi sa v niektorých krajinách darí prekvapivo lepšie vidieku než mestám. Je jasné, že mnohí ľudia vo veľkých a husto obývaných mestských oblastiach nemajú pravidelný prístup k očkovacím službám. Faktor, ktorý k tomu môže prispievať, je migrácia (zo zahraničia a z vidieka do mesta), keďže v prípade, ak neexistuje kvalitná štátna zdravotnícka politika, tak migranti nemusia byť registrovaní v mestských zdravotníckych zariadeniach. Avšak napriek vysokému pokrytiu vidieckych oblastí v niektorých krajinách stále ostáva veľa detí, ktoré ani tu nie sú zachytené. To ich ponecháva náchylnými na ochorenie, ktorému možno predchádzať očkovaním. K zhoršeniu prístupu k týmto službám môžu prispievať aj nižšia úroveň vzdelania, nižší príjem a život vo vzdialených, znevýhodnených vidieckych oblastiach. V oficiálnych číslach nemusíme nájsť ani ľudí bez prístupu k zdravotníckemu systému, čím sa zakrývajú nezaočkované zdroje nákazy v odľahlých vidieckych oblastiach. Etnické menšiny a iné okrajové skupiny obyvateľstva môžu mať taktiež nižšie pokrytie očkovaním vo vidieckych oblastiach (tzv. proces sociálnej exklúzie).2
V každej krajine sa vyskytuje obyvateľstvo, ktoré nie je zaočkované, a preto je náchylné na ochorenie. Napríklad pri vypuknutí nákazy osýpok počas r. 2008 – 2009 v Rakúsku, Bosne a Hercegovine, Bulharsku, Francúzsku, Nemecku, Taliansku, Poľsku a Španielsku bola drvivá väčšina prípadov ochorenia medzi osobami, ktoré neboli zaočkované buď z filozofických dôvodov, alebo išlo o osoby z prostredia migrantov a Rómov, ktoré nemuseli mať prístup k očkovacím službám. K ďalším skupinám obyvateľstva, ktorým môže chýbať prístup k očkovaniu, patria zemepisne odľahlé alebo vysídlené populácie.
Niektorým ľuďom chýba povedomie o očkovaní alebo ho nevyhľadávajú, keďže v minulosti nevideli choroby, ktorým očkovanie zabráni. Ďalší ho zas odmietajú na základe etických či náboženských dôvodov. Všetky tieto skupiny sú zraniteľné voči chorobám, ktorým možno predchádzať očkovaním. Dôvody na nezaočkovanie sa výrazne líšia od dôvodov na nedostatočné zaočkovanie.
(Obrázok 3.)
Nerovnaký prístup k očkovaniu existuje aj z dôvodu sociálno-ekonomického postavenia krajiny. Zdravotnícka medzera sa zväčšuje medzi východnou a západnou časťou regiónu. Vakcíny, ktoré sa bežne používajú v rozvinutých krajinách, sú v iných nedostupné. Napríklad konjugovaná pneumokoková vakcína sa využíva len v 15 krajinách regiónu a očkovanie adolescentných dievčat proti HPV bolo zavedené len v 17 krajinách. Väčšina týchto krajín patrí k štátom s vysokými príjmami. Iba veľmi málo krajín z východnej časti Európy a žiadne z krajín bývalého Sovietskeho zväzu zaviedlo tieto vakcíny ako súčasť očkovacích programov.
Obrázok 3. Prehľad publikovanej literatúry: dôvody podočkovanosti a nezaočkovanosti
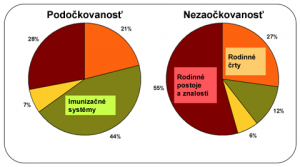
Avšak nerovnosti sa netýkajú len sociálno-ekonomického postavenia. Analýza zdravia detí v 21 ekonomicky rozvinutých krajinách preukázala, že väčšina týchto krajín mala nedostatky v zdraví a bezpečnosti detí, ktoré bolo potrebné riešiť (UNICEF 2007). V krajinách s vysokým hrubým národným produktom (HNP) a vysokými investíciami do zdravotníctva občas dôjde z rôznych dôvodov k rozsiahlemu prepuknutiu choroby, ktorej možno predchádzať očkovaním, či k vyššej miere jej výskytu než v krajinách s nižším HNP. Napríklad v roku 2009 bolo po prvýkrát 95 % prípadov ochorenia na osýpky hlásených z členských štátov Európskej únie (65 % zo západnej Európy).
3. Choroby, ktorým možno predchádzať očkovaním, stále predstavujú riziko
Vďaka účinným očkovacím programom väčšina ľudí v rozvinutých krajinách nikdy nezažila pustošenie chorôb, ktorým možno predchádzať očkovaním. Mnohí si myslia, že tieto choroby už nepredstavujú hrozbu, keďže už nie sú tak viditeľné ako v minulosti. Dokonca niektorí považujú vakcíny za nebezpečnejšie než samotné choroby.
V niektorých krajinách takýto prístup viedol k zníženiu pokrytia a k návratu nákazlivých chorôb vrátane osýpok, čierneho kašľa, záškrtu a rubeoly. Napríklad epidémia záškrtu v štátoch bývalého Sovietskeho zväzu v období 90. rokov vyvrcholila až na 50 000 prípadov (v roku 1995), a to práve vďaka nízkemu pokrytiu očkovaním.
Vírusy nehľadia na štátne hranice a prepuknutie osýpok v tomto regióne sa šírilo z jednej krajiny do druhej. Nedávno museli európske krajiny bojovať proti veľkým a náhlym prepuknutiam, zvlášť kvôli osýpkam (Obrázok 4.). V období r. 2007 – 2010 bol nahlásený výskyt osýpok v mnohých krajinách západnej Európy, a to z dôvodu plazivého vytvárania zdrojov nákazy (ložísk). To následne umožnilo rozsiahle a rýchle rozšírenie vírusu po jeho rozmnožení. Vírus osýpok sa ďalej šíril Európou a viedol k prepuknutiu ochorenia u náchylných ľudí, ktorí neboli zaočkovaní vôbec alebo načas (t. j. podľa plánovaného očkovacieho harmonogramu). V období r. 2009 – 2010 došlo k masívnemu prepuknutiu osýpok v Bulharsku s viac ako 24 000 prípadmi ochorenia a s 24 úmrtiami.
Štúdia z 11 západoeurópskych krajín preukázala, že cena za liečbu osýpok sa pohybovala od 209 do 480 eur na jedného pacienta, kým cena za očkovanie a kontrolu bola len 0,17 až 0,97 eur na osobu (Carabin, 2003). Náklady pre poskytovateľa zdravotníckej starostlivosti počas prepuknutia nákazy osýpkami (614 prípadov v Nemecku), boli vo výške 102 804 eur pri osýpkach s komplikáciami, kým celkové náklady boli až 229 122 eur (Wichmann, 2009).
Obrázok 4. Hlásené prepuknutia nákazy a výskyt osýpok na milión z celkového počtu obyvateľstva v európskom regióne WHO (2010 – 2011).
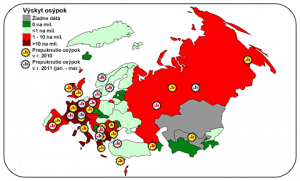
(Zdroj: Oznámenie o prepuknutí nákazy osýpkami a rubeolou (MR) a mesačný prieskum MR za 2010 a 2011)
Prevencia musí byť zachovaná a zvýšená. Globálne šírenie chorôb prispieva k opakovanému výskytu chorôb, ktoré sú v Európe inak pod kontrolou, a stávajú sa predmetom trvalých obáv. Vhodným príkladom je obrna (poliomelitída). Európsky región WHO bol v roku 2002 vyhlásený za oblasť bez obrny a na zachovanie tohto stavu bolo vyvinuté obrovské úsilie. Napriek tomu zodpovedné európske orgány nedávno vyjadrili vážne obavy zo zvyšujúceho sa rizika zanesenia obrny do Európy z iných oblastí. Táto obava sa potvrdila v roku 2010 pri prepuknutí dovezenej nákazy obrnou v Tadžikistane – rozšírila sa do najmenej 3 ďalších krajín s celkovým počtom 475 prípadov nákazy obrnou a 29 úmrtiami.
4. Choroby možno kontrolovať a zlikvidovať
Pri trvalo vysokom pokrytí populácie očkovaním klesá výskyt nákazy chorôb, ktorým možno predchádzať očkovaním. (Obrázok 5.). Sledovanie trendov chorobnosti a pokroku smerom ku kontrole a likvidácii chorôb si vyžaduje vysoko kvalitný prieskum.
Obrázok 5. Hlásené prípady osýpok a rubeoly v európskom regióne WHO.
(Zdroj: Spoločný formulár hlásení WHO/UNICEF)
Spoločným úsilím môžeme niektoré choroby obmedziť alebo zlikvidovať:
- Kiahne, ktoré zvykli zabíjať každoročne 5 miliónov ľudí vo svete, boli zlikvidované v roku 1978 a dnes sú už zabudnuté.
- Americký región WHO zlikvidoval osýpky v roku 2002 – čo je len 12 rokov po rozsiahlom prepuknutí nákazy v roku 1990, ktoré spôsobilo vyše 10 000 úmrtí.
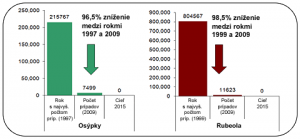
- V európskom regióne WHO sa členské štáty dohodli na cieli zlikvidovať osýpky a rubeolu do roku 2015. Osýpky sa ešte stále prejavujú v značnej miere, ale za uplynulých 10 rokov klesol počet hlásených prípadov o viac ako 96 %: z 215 767 prípadov v roku 1997 na 7 499 prípadov v roku 2010.
- Európsky región WHO bol vyhlásený za „bezobrnový“ (žiadna masová nákaza obrnou) v roku 2002 a počas siedmich rokov nehlásil žiadny prípad obrny. Kým v roku 2005 v tomto regióne prepukla nákaza dovezenou divokou obrnou, podarilo sa ju prerušiť. Cieľ globálnej likvidácie obrny do roku 2012 je dosiahnuteľný.
- Štyri krajiny vo svete zostávajú endemickými ložiskami vírusu obrny (Afganistan, India, Nigéria a Pakistan). Celosvetový boj proti obrne zachránil doteraz 5 miliónov ľudí od ochrnutia (WHO 2005).
5. Očkovanie je ekonomicky výhodné
Očkovanie je bezpochyby jedným z najekonomickejších úspechov verejného zdravotníctva moderných čias. Stojí veľmi málo, ale ponúka obrovské výhody pre zdravie a blaho obyvateľstva.
WHO odhaduje, že zásluhou spustenia Globálnej iniciatívy na likvidáciu obrny (GPEI) v roku 1988 môže v súčasnosti chodiť až 5 miliónov ľudí, ktorí by inak ochrnuli nákazou obrny. Úplné nezlikvidovanie obrny by počas nasledujúcich 40 rokov spôsobilo najmenej 10,6 milióna nových prípadov ochorenia obrnou vo svete (GPEI, 2009).
Očkovanie má významný ekonomický vplyv presahujúci úspory za liečbu. Chráni pred dlhodobými následkami ochorenia na fyzickom a duševnom zdraví osoby, a tým aj na jej schopnosti ukončiť svoje vzdelanie a zamestnať sa. Takto ochrana získaná očkovaním ponúka nesmierny osobný a spoločenský prospech.
Inými slovami, očkovanie je prevenciou pred úmrtím a invaliditou za zlomok ceny liečby, a to pre jednotlivca samotného i celú spoločnosť. Účinné kroky zdravotníctva a príslušné výdavky sa musia vnímať ako investície, nie ako náklady. Dobré zdravie hospodárstvo posilňuje, kým choroby ho zaťažujú.
6. Deti sú závislé od zdravotníctva v zmysle zaistenia bezpečného, účinného a cenovo dostupného očkovania
Úspešné očkovacie programy z minulosti vyústili do významných úspechov pri poklese utrpenia a chorôb. Ešte stále sa v našom regióne každoročne narodí 10,6 milióna detí, ktoré treba zaočkovať, aby sa tento stav podarilo zachovať. Napríklad, kým pokrytie vakcínami proti osýpkam je v Európe vysoké (> 94 %), postupne sa skupina detí, ktoré sú náchylné na ochorenie zväčšuje, a tieto deti musia byť zachytené a zaočkované.
Silné a udržateľné očkovacie programy dokážu zabezpečiť, aby každé dieťa dostalo „tú správnu vakcínu, na správnom mieste, v správny čas“ (Projekt Optimize, 2010). Krajiny musia zabezpečiť sledovanie aktuálnej situácie v oblasti vírusov, ako aj správnu reakciu, osobitne voči zraniteľnejším skupinám svojho obyvateľstva. Okrem toho musia byť pripravené na výzvy pri zavádzaní nových vakcín.
Dobre fungujúci systém očkovania je jedným z kľúčových prvkov silného zdravotníctva, ktorý pripravuje krajinu na budúce výzvy. Samotné pokrytie očkovaním sa vníma ako ukazovateľ pre hodnotenie kvality zdravotníctva a prístupu k základnej zdravotnej starostlivosti. Investície do očkovania posilňujú zabezpečenie základnej zdravotnej starostlivosti a zabezpečujú, aby život žiadneho dieťaťa nebol ohrozený ochorením, ktorému možno predchádzať očkovaním.
Európsky týždeň očkovania je príležitosťou na cielenú podporu a zvýšenie povedomia o úspechoch očkovacích programov v rámci celého európskeho regiónu WHO.
Zvláštna pozornosť sa venuje zachytávaniu zraniteľných a náchylných skupín – propagáciou hlavného posolstva, že očkovanie každého dieťaťa je životne dôležité na prevenciu pred chorobami a ochranu života.
Rob prevenciu. Chráň. Očkuj.
7. Každé dieťa musí byť zaočkované
Myslíte si, že nemusíte dať zaočkovať vaše dieťa, lebo všetky ostatné sú aj tak zaočkované? Zamyslite sa ešte raz.
Kolektívnu imunitu možno dosiahnuť len pri 95% zaočkovanosti ľudí. Každý, kto nie je zaočkovaný tak zvyšuje pravdepodobnosť, že sa nakazí a ohrozí tak seba, ako aj druhých vážnou chorobou.
Sú aj iné prípady. Napríklad pred tetanom, ktorému sa možno vyhnúť očkovaním, sa nedá chrániť prostredníctvom kolektívnej imunity, keďže nejde o nákazlivú chorobu. Ak vaše dieťa nie je zaočkované proti tetanu, nezáleží na tom, že všetci ostatní sú – stále nebude voči tetanu chránené.
Koncepcia kolektívnej imunity môže rodičov falošne uspokojiť – čo ich zas môže viesť k vynechaniu očkovania. Takýto prístup spôsobí pokles imunitnej ochrany akejkoľvek komunity. Navyše každé nezaočkované dieťa zvyšuje riziko šírenia týchto nákazlivých chorôb. V podstate stačí, aby sa jedna nezaočkovaná osoba nakazila a choroba sa môže rozšíriť ľahko medzi tých, ktorí tiež nie sú zaočkovaní.
Článok bol vydaný pri príležitosti Európskeho imunizačného týždňa 2012. Pôvodný článok v angličtine: Seven Key Reasons – Why immunization must remain a priority in the WHO European Region, http://www.euro.who.int/__data/assets/pdf_file/0017/84302/Seven_Key_Reasons.pdf.
1 Údaje v tomto odseku pochádzajú z týchto zdrojov: Inštitút populačných štúdií univerzity Hacettepe (2009); Štátny štatistický výbor [Azerbajdžan] a Macro International Inc. (2008); Národná štatistická služba [Arménsko], Ministerstvo zdravotníctva [Arménsko] a ORC Macro (2006).
2 Chudoba a zdravotníctvo na vidieku v európskom regióne WHO. Kodaň, regionálny úrad WHO pre Európu, 2010.


